Tests/ Übersicht:
(orientierende Quellen: "Klinische Tests an Knochen, Gelenken und Muskeln", Klaus und Johannes Buckup/ Thieme Verlag/ „Der geübte Griff“, Ärztekammer Hamburg) -modifiziert-
1.Funktionell/ orientierend
1.1. FBA (Fingerspitzen-Boden-Abstand)
1.2 Schober-Zeichen (Ott-Zeichen)
1.3. Kibler-Hautfaltentest
2. Lokalisationstests/ Zuordnung:
2.1. Nachlasstest (Differenzierung lumbaler und sacroiliacaler Schmerz)
2.2. Psoaszeichen (lumbal bedingte Schmerzen)
2.3. Loslasstest nach Lasègue (Differenzierung von LWS-Schmerzen)
2.4. Springing-Test/ Federungstest (Lokalisation der LWS-Schmerzen)
2.5. Gürteltest (Differenzierung lumbaler und sacroiliacaler Schmerzen)
3. Nervenwurzelkompression/ Nerven/ Dura
3.1.Slump-Test (Impingement Dura oder Nervenwurzel)
3.2.Lasèque-Zeichen/ SLRT/ Straight-Leg-Raising-Test (Nervenwurzelreizung/ N.ischiadicus)
3.3.Bragard-Zeichen (Nervenwurzelreizung/ Differenzierung echter Lasègue- Pseudo-Lasègue)
3.4.umgekehrtes Lasègue-Zeichen (Nervenwurzelreizung/ N. femoralis)
4. Tests der Iliosakralgelenke (ISG)
4.1. Thigh-Thrust
4.2. Distraktion
4.3. Patrick-Faber-Sign, Vierer-Test 4.1. bis 4.5. Schmerzprovokation nach Laslett
4.4. Kompression
4.5. Gaenslen-Test beidseits
4.6. Sacral-Thrust
4.7. Drop-Test
5. Segmentale Zuordnung (motorische und sensible Tests/ Reflexe)
Detaillierte Erläuterung der Tests aus der Übersicht
1.Funktionell/ orientierend
1.1. FBA (Fingerspitzen-Boden-Abstand)
Der Fingerspitzen-Boden-Abstand ermöglicht eine orientierende Einschätzung der gesamten Wirbelsäule, insbesondere der Lendenwirbelsäule. Der Abstand zum Boden wird gemessen oder die erreichte Körperregion notiert (z.B. Patella, proximales Drittel Tibia etc.). Der Kniegelenkswinkel sollte für einen etwaigen Re-Test standardisiert festgehalten werden (z.B. gestreckte Kniegelenke, oder in leichter Flexionsstellung). Dieses ist abhängig von der körperlichen Konstitution des Patienten (z.B. Knie-TEP, Akutschmerz, Körpergewicht).
1.2 Schober-Zeichen (und Ott-Zeichen)
Das Schober-Zeichen betitelt eine Vermessung der Entfaltbarkeit der Lendenwirbelsäule. Vom Ott-Zeichen spricht man bei der Vermessung der Entfaltbarkeit der Brustwirbelsäule.
Beim aufrecht stehenden Patienten werden Hautmarken markiert (Stift!). Zur besseren bildlichen Darstellung haben wir einen Streifen Kinesio-Tape verwendet, der sich allerdings "mitdehnt".
Die caudale Markierung wird im lumbosakralen Übergang, auf Höhe S1, platziert. Der zweite Markierungspunkt wird exakt 10cm cranial appliziert.
Während die Markierungen bei der Flexion etwa 15cm divergieren, erfolgt bei der Extension eine Annäherung auf 7-9cm.
Degenerative Prozesse, Schmerzzustände und Schonhaltungen führen zu Einschränkungen der Beweglichkeit. Insbesondere Veränderungen der Thorakolumbalen Faszie, z.B. Triggerbänder, verhindern die freie Entfaltbarkeit der Wirbelsäule.
Beim Ott-Zeichen wird die Brustwirbelsäule beurteilt. Die Markierungspunkte werden auf Höhe C7 gesetzt, sowie exakt 30cm caudal. Bei einer Flexionsbewegung ist mit 2-4 cm wachsender Distanz zu rechnen, bei einer Extensionsbewegung mit einer Verringerung um 1-2 cm.
1.3. Kibler-Hautfaltentest
Der Kibler-Hautfaltentest ist eine unspezifische Rückenuntersuchung zum Aufsuchen der schmerzhaften Regionen, superfizialen und profunden Gewebsverspannungen.
Während der Proband in Bauchlage auf der Therapieliege liegt, nimmt der Therapeut die Gewebsspannungen zwischen Daumen und Zeigefinger auf und verschiebt das Gewebe fortlaufend mit einer "Rollenbewegung".
Die "Abhebbarkeit" kann sich unterscheiden, die Gewebskonsistenz ("teigig, ödematös") kann variieren und muskuläre, fasziale Verspannungen können palpabel, sowie vegetative Dysfunktionen bemerkbar sein. Da der Körper als Kontinuum fungiert, deuten schlecht abrollbare "Hyperalgesiezonen" auf flankierende oder auch causale Störungen der Intercostal- und Intervertebralgelenke hin.
2. Lokalisationstests/ Zuordnung:
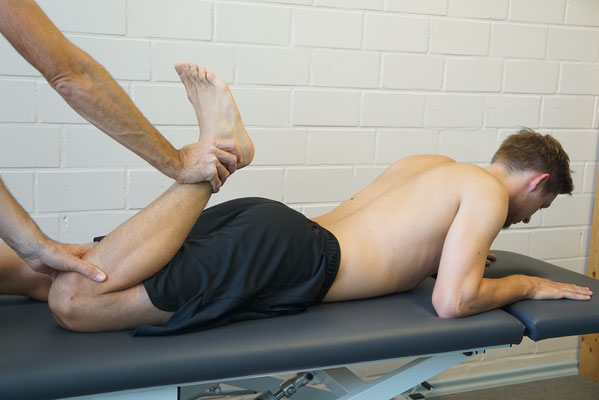
2.1. Nachlasstest (Differenzierung lumbaler und sacroiliacaler Schmerz)
Der Proband liegt in Bauchlage auf der Therapieliege. Er kann dabei mit dem Gesicht im Nasenschlitz liegen, oder aber auch mit aufgestützten Armen platziert sein. Bei letzterem ist eine wesentlich ausgeprägtere LWS-Lordose vor eingestellt. Hier kann es bei Probanden mit LWS-Beschwerden (z.B. Facettgelenke) schon zu einer Schmerzangabe kommen. Bei Proband mit dem anamnestischen Verdacht eines Bandscheibenschadens kann die zweite Ausgangsstellung gar unmöglich sein, da es zu einer Gewebskompression kommen kann. In diesen Fällen ist zumeist auch keine Zuordnung mehr durch den Nachlasstest notwendig, oder aber die LWS wird im Zweifel durch eine Kissenunterlagerung zunächst in eine Flexionsstellung (Beckenaufrichtung) gebracht.
Vorgehen des Tests: Der Untersucher bewegt einen Unterschenkel des Probanden mit der Ferse in Richtung des Gesäßes vom Probanden. Zunächst soll sich der Proband passiv verhalten, nachfolgend wird der Test aktiv wiederholt. Hierbei leistet der Proband einen aktiven Widerstand durch Anspannung der Streckerkette unter der Aufforderung, dabei langsam nachzulassen.
Während des Untersuchungsablaufes kommt es zuerst zur Empfindung einer "Druckerhöhung" im ISG-Bereich, dann im lumbosakralen Übergang und schließlich in der LWS (Bedenken der oben beschriebenen Lagerung!). Schmerzen im ISG-Bereich deuten auf pathologisches Verhalten oder ISG-Affektionen hin, Schmerzen in der LWS, ggfs. auch mit Zunahme radikulärer Symptomatik, auf Bandscheibenschäden. Bei einseitiger Schmerzangabe in der LWS (ggfs. unter Beteiligung der Gesäßregion) können auch Nervenwurzelreizungen (meist L2/L3) vorliegen.
Da es bei der Untersuchung zu einer Dehnung des M. Quadrizeps kommt und auch der Nervus femorales in die Länge gezogen wird, können evtl. ventrale Schmerzen/ Missempfindungen geäußert werden.
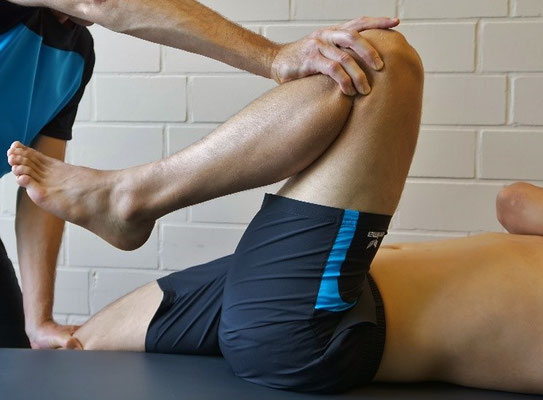
2.2. Psoaszeichen (lumbal bedingte Schmerzen)
Der Proband liegt in Rückenlage auf der Therapieliege. Er wird aufgefordert ein Bein anzuheben, während der Untersucher seine Hände zunächst nur fazilitierend einsetzt (Bewegung anbahnen). Während des Bewegungsablaufes appliziert der Untersucher dann einen plötzlich Druck auf den ventralen Oberschenkel. Hierdurch kommt es zu einer abrupten, reflektorischen Anspannung des M. iliopsoas mit erhöhter Zugspannung an der Vorderseite der Wirbelsäule. Bei Erkrankungen der Wirbelsäule (Spondylarthrosen, Spondylitis, Diskopathien), sowie ISG-Affektionen erfolgt eine Schmerzangabe.
2.3 Loslasstest nach Lasègue (Differenzierung von LWS-Schmerzen)
Der Proband liegt in Rückenlage auf der Therapieliege. Der Untersucher hebt das Bein in eine Hüftflexion bis zum etwaigen Einsetzen eines Rückenschmerzes. Aus dieser aktiven Führung lässt der Untersucher das Bein nun "fallen". Das spontane "loslassen" führt zu einer reflektorischen Aktivität der Rücken-, Bauch-, und Hüftmuskulatur, insbesondere des M. iliopsoas. Bei Erkrankungen der Wirbelsäule (Spondylarthrosen, Spondylitis, Diskopathien), sowie ISG-Affektionen erfolgt eine Schmerzangabe (siehe Psoaszeichen).
2.4 Springing-Test/ Federungstest (Lokalisation der LWS-Schmerzen)
Der Federungstest hilft dabei, schmerzhafte Funktionsstörungen der LWS aufzuspüren. Der Proband liegt in Bauchlage auf der Therapieliege. Der Untersucher palpiert mit seinen Fingerkuppen die Gelenkfortsätze und Laminae der zu untersuchenden Wirbelkörper. Die zweite Hand des Untersuchers übt dann, einen ulnarseitigen Druck aus, der einen "federnden Charakter" aufweist. Eine intakte Gelenkfunktion ist als "weiches Federn" spürbar. Bei einer segmentalen Blockierung bleibt das Federn aus oder ist eingeschränkt, während bei einer Hypermobilität starkes Federn empfunden wird. Der Test hat auch auf andere Strukturen provokativen Charakter, so dass immer beurteilt werden sollte, wohin der Druck ausgeübt wurde (z.B. Bänder, thorakolumbale Faszie).
2.5. Gürteltest (Differenzierung lumbaler und sacroiliacaler Schmerzen)
Der Gürteltest ist auch als "Unterstützter Vorbeugetest" bekannt. Sacroiliacale Ursachen sollen durch den Test von lumbalen Auslösern unterschieden werden. Der Untersucher steht hinter dem Probanden und fordert diesen auf, sich vorzubeugen, bis ggfs. lumbosacrale Schmerzen auftreten. Bei auftretenden Schmerzen wird der Test mit einer Unterstützung des Untersuchers am Sacrum des Probanden wiederholt. Beide Hände des Untersuchers umfassen dabei die Darmbeine des Probanden.
Reduzieren sich die Beschwerden der Vorbeugung durch eine Beckenunterstützung, so deutet das auf eine Beteiligung der Iliosakralgelenke hin.
3. Nervenwurzelkompression/ Nerven/ Dura
Bandscheibenvorfälle führen oft zur Kompression der Nerven/-wurzeln. Gelegentlich kann die Beschreibung auftretender Parästhesien und Schmerzausstrahlung im Dermatom erkannt werden, zudem lokalisieren Auffälligkeiten der "Kennmuskulatur" eventuell die Höhe des Schadens, sofern motorische Fasern betroffen sind. Die häufigsten Bandscheibenvorfälle sind dabei ohnehin zwischen L4/L5 und L5/S1 lokalisiert. Seltener sind Vorfälle in der oberen Lendenwirbelsäule, aber dennoch nicht ausgeschlossen.
Die unteren Bandscheibenvorfälle reagieren oft beim Lasègue-Test, Vorfälle zwischen L1 und L4 jedoch in der Regel dezenter oder kaum.
Eine Irritation des Nervus femoralis reagiert hingegen zumeist beim umgekehrten Lasègue-Zeichen.
Das Pseudo-Lasègue-Zeichen ist vom echten Lasègue-Zeichen abzugrenzen.
3.1.Slump-Test (Impingement Dura oder Nervenwurzel)
Der Proband sitzt beim Slump-Test aufrecht auf der Therapieliege und lässt die Beine locker über die Liegenkante herabhängen. In der ersten Testphase wird der Proband aufgefordert sich im Rücken "einzurollen" und die Wirbelsäule (BWS/LWS) zu flektieren ("nasser Sack"). Der Kopf des Probanden wird dabei zunächst noch in Neutralstellung gehalten.
In der zweiten Testphase drückt der Untersucher den Probanden über die Schulter in verstärkte BWS-/und LWS-Flexion und leitet parallel eine aktiv-assistive Flexion der HWS ein.
In Testphase drei hält der Untersucher die Kopfposition des Probanden, während er ein Bein (bei Ausstrahlung zunächst das schmerzhafte) im Sprung-, sowie Kniegelenk in die Streckung führt. Bei auftretenden Schmerzen (Rücken oder ausstrahlend ins Bein) fazilitiert der Untersucher den Kopf in die Extension (Testphase vier). Bei einem Nerven-(Wurzel)-Kompressionssyndrom verschwindet der Schmerz durch die Veränderung des Kopfes (Reduktion der Dehnung).
3.2.Lasègue-Zeichen/ SLRT/ Straight-Leg-Raising-Test (Nervenwurzelreizung/ N. ischiadicus)
Der Proband liegt in Rückenlage auf der Untersuchungsliege und der Untersucher hebt das im Kniegelenk gestreckte Bein an. Diese erfolgt bis zu einer Höhe, in der ggfs. ein Schmerz im Rücken/Bein auftritt.
Das klassische Lasègue-Zeichen beschreibt einen blitzartig einschießenden Schmerz, der im Schmerzverlauf dem Ausbreitungsgebiet der betroffenen Nervenwurzel folgt. Die Winkelstellung beim Beinabheben gibt einen Hinweis auf den Schweregrad der Nervenwurzelreizung, wobei ein echter Lasègue vor Erreichen vor 60° auftritt. Eine Verlaufsdokumentation kann auch mittels des Fersen-Liegenabstandes in Zentimetern festgehalten werden.
Eine Dehnung des Nervus Ischiadicus wird in Adduktion und Innenrotation verstärkt. Dieses bezeichnet man auch als Bonnet- oder Piriformis-Zeichen. Der Nerv wird beim Durchtritt durch den Muskel komprimiert (anatomische Varianten möglich).
Eine Provokation des neuralen Systems kann auch bei einer Kopfhebung vorliegen (Kernig-Zeichen) oder durch eine Dorsalextension im Fuß (Bragard-Zeichen), sowie im Großzeh (Turyn-Zeichen) ausgelöst werden.
Die Reizung des Nervus ischiadicus ist differenzialdiagnostisch von einer Meningitis (und weiteren neuralen Ursachen) zu unterscheiden.
Langsam zunehmende Schmerzen sind in der Regel in anderen Pathologien begründet, wie Facettensyndromen/ Gelenkbeschwerden oder muskulären Einschränkungen. Ein Kniekehlen-Schmerz bei Dorsalextension des Fußes zeigt lediglich eine Nervendehnung an, welche nicht mit einer Pathologie verwechselt werden sollte (Seitenvergleich!).
Die Nervenwurzel wird bei einem Kompressionssyndrom im Foramen intervertebrale in der Regel zwischen 15° und 30° abgeklemmt, zumindest aber vor 60°. Später auftretende Schmerzen können auch in den Facettengelenken oder im ISG begründet sein.
Bei großen Bandscheibenvorfällen oder malignen Prozessen kann auch ein kontralateraler Schmerz auftreten oder das Anheben des eigentlich nicht betroffenen Beines verursacht Schmerzen.

3.3.Bragard-Zeichen (Nervenwurzelreizung/ Differenzierung echter Lasègue- Pseudo-Lasègue)
Der Test wird wie das Lasègue-Zeichen ausgeführt. Beim Eintreten eines Schmerzes, wird das Bein gesenkt, bis dieser gerade wieder verschwindet. Nun wird eine kräftige Dorsalextension des Fußes ausgeübt. Löst die Dorsalextension den Schmerz nun wieder aus, spricht das für ein positives Lasègue-Zeichen (kein Pseudo-) und weist auf eine Nervenwurzelkompression zwischen L4 und S1 hin.

3.4.umgekehrtes Lasègue-Zeichen (Nervenwurzelreizung/ N. femoralis)
Beim umgekehrten Lasègue-Zeichen liegt der Proband in Bauchlage. Der Untersucher beugt das Bein des Probanden im Kniegelenk und streckt dann zunehmend das Hüftgelenk. Dieses bedeutet eine Dehnung des Nervus femoralis, zugleich aber auch eine Provokation des Hüftgelenkes, der Facettgelenke, sowie des ISG´s.
Demzufolge muss das Auftreten von Beschwerden differenziert werden.
Schmerzen im Kreuz und an der Vorderseite des Oberschenkels weisen auf das Vorliegen einer Nerven- (Wurzel-) Problematik in den Segmenten L2 bis L4 hin.
Schmerzen in der Leistenregion und medialseitigen Oberschenkels sprechen eher für eine L3-Symptomatik und Schmerzen am ventralen Unterschenkel für eine L4-Problematik.
Da Hüftgelenkpathologien zum Teil ähnliche Lokalisationen aufweisen können, sollten klinische Tests der Hüfte in die Untersuchung einbezogen werden.
4. Tests der Iliosakralgelenke (ISG)
4.1. Thigh-Thrust
4.2. Distraktion
4.3. Patrick-Faber-Sign, Vierer-Test 4.1. bis 4.5. Schmerzprovokation nach Laslett
4.4. Kompression
4.5. Gaenslen-Test beidseits
4.6. Sacral-Thrust
4.7. Drop-Test
Das Iliosakralgelenk (ISG) ist im (Lenden)-Becken-Hüftbereich offensichtlich häufig an auftretenden Beschwerden beteiligt. In wie weit es der dominante Faktor oder gar die Quelle eines Schmerzprozesses ist, wird nach derzeitigem Stand am effektivsten mit einer Kombination aus klinischen Tests bewertet.
Es genügt also nicht, dass ein einziger Test ein positives Ergebnis liefert.
Bei den Tests handelt es sich um Schmerzprovokationstests, d.h. sie gelten dann als positiv, wenn der patiententypische Schmerz ausgelöst wird.
Die Punkte 4.1. bis 4.5 zeigen die ISG-Tests nach Mark Laslett. Dabei erfolgt der Gaenslen-Test 4.5. beidseits, so dass insgesamt sechs Tests durchgeführt werden.
Das Ergebnis wird als positiv bewertet, wenn mindestens drei von sechs (3/6) Tests positiv sind.
Das renommierte Hamburger Rückenzentrum am Michel kommuniziert es auch als ausreichend (2/4), bei einer Verwendung von Test 4.1. bis 4.4..
Amerikanische Spezialisten von SI-Bone, gehen folgendermaßen vor:
„Bei Schmerzen unterhalb von LWK 5, einer negativen neurologischen Untersuchung und mindestens 3 positiven Provokationstests (siehe nachstehenden Hinweis), gilt als wahrscheinlich, dass das ISG der Schmerzauslöser ist. Es sollte dann eine bildgestützte, diagnostische ISG-Injektion durchgeführt werden.
HINWEIS: Mindestens 1 von 3 positiven Tests muss der Thigh-Thrust-Test oder Kompressionstest sein.
Wie man sieht, herrscht eine gewisse Einigkeit der Experten, dass die Tests kombiniert ein hohe Reliabilität (Zuverlässigkeit) liefern. SFT zeigt nun die Tests 4.1. bis 4.7. auf.
Anmerkungen zu Infiltrationen:
Eine Infiltration des ISG mit einem Anästhetikum unter Röntgenkontrolle wäre ein geeigneter Goldstandard, wenn nicht einige Probleme auftreten würden. So führt die Infiltration mit einem Anästhetikum bei Wiederholung nur in 60% der Fälle zum gleichen Ergebnis. Zudem tritt bei 60% der Fälle Anästhetikum aus dem ISG aus, was dann umliegende Weichteile beeinflusst. Hinzu kommt, dass viele Strukturen des ISG relativ weit entfernt von der Gelenkkapsel liegen und von einer intraartikulären Infiltration nicht beeinflusst werden.
(Quelle: Schmerzprovokationstests am ISG. Das ISG als Schmerzquelle ermitteln. Dr. Jan Kool, Zürcher Hochschule Winterthur, www.thieme.de/physioonline )
4.1. Thigh- Thrust
Der Proband liegt in Rückenlage an der Bankkante. Das zur Bankkante und zum Therapeuten gewandte Bein bleibt in gestreckter Position. Der Untersucher bringt nun seine caudale Hand unter das Sacrum des Probanden (dafür kurz seitlich zu sich ziehen). Die craniale Hand und der Unterarm des Untersuchers umgreifen latero-femoral und latero- tibial das flektierte Kniegelenk. In dieser Position übt der Untersucher einen vertikalen Schub im Verlauf des Femur aus (zur Unterlage).
4.2. Distraktion (Gapping-Test)
Der Proband liegt in Rückenlage auf der Therapieliege und hat dabei beide Beine in gestreckter
Position. Der Untersucher legt seine beiden Hände auf die rechte, sowie linke SIAS. Anschließend übt der Untersucher einen symmetrischen Schub nach dorso-lateral aus.
Man nimmt an, dass der Test die ventralen Ligamente des ISG dehnt und das ISG dorsal komprimiert

4.3. Patrick-Faber-Sign (PFS), Vierer-Test
Dieser Test ist schon bei den intraartikulären Hüftgelenkspathologien besprochen worden (z.B. Morbus Perthes-Test).
Der Proband liegt auf dem Rücken, mit einem gestreckten Bein. Das andere Bein wird mit der Ferse über das gestreckte Bein gelegt und dabei im Knie flektiert. Nun wird das flektierte Knie, der zu untersuchenden Seite, in Richtung der Therapieliege (Unterlage) gedrückt. Dabei wird der Widerstand erspürt und der Abstand zur Therapieliege (Unterlage) registriert.
Physiologischer Weise erreicht das Kniegelenk annähernd die Unterlage.
Der PFS (4er-Test) wird am ISG bei einer Schmerzprovokation als positiv bewertet.
4.4. Kompression
Der Proband befindet sich in Seitenlage, mit 90° flektierten Knie- und leicht gebeugten Hüftgelenken. Der Untersucher steht hinter dem Probanden.
Der Untersucher drückt mit seinen Händen auf die obenliegende Crista iliaca vertikal nach unten. Vermutet wird, dass der Test die dorsalen Ligamente des ISG dehnt und das ISG ventral komprimiert (Schmerzprovokation).

4.5. Gaenslen-Test
Der Proband liegt in Rückenlage auf der Therapieliege. Das bankkantennahe Bein hängt über den seitlichen Rand der Liege hinaus.
Das kontralaterale Bein wird in der Hälfte endgradig flektiert und dabei vom Untersucher unter Druckverstärkung fixiert.
Durch einen Überdruck am extendierten Bein erreicht der Therapeut eine Rotation des ipsilateralen Iliums gegenüber dem Sacrum und des kontralateralen Iliums.
Der Gaenslen-Test wird beidseitig auf Schmerzhaftigkeit bewertet.
4.6. Sacral-Thrust
Der Proband liegt in Bauchlage auf der Therapieliege. Eine Hand des Untersuchers wird zentral auf dem Sacrum platziert, die andere wird unterstützend aufgelegt. Daraufhin appliziert der Untersucher einen senkrechten, impulsartigen Druck nach anterior auf das Sacrum.
Die Lendenwirbelsäule sollte nicht in Hyperextension belastet werden, ggfs. kann sie durch ein Kissen leicht entlordosiert werden.
4.7. Drop-Test
Dies ist der einzige aktive Provokationstest. Der Proband steht mit dem größten Teil seines Gewichts auf einem Bein. Er hebt nun die Ferse des belasteten Beins leicht an und lässt sich anschließend mit seinem Körpergewicht wieder auf die Ferse zurückfallen.
Mobilitätstests sind nicht aussagekräftig. In der Literatur werden mehr als 30 verschiedene Tests für das ISG beschrieben, die in Mobilitätstests und Schmerzprovokationstests unterteilt sind (z.B. Vor- und Rücklaufphänomen und die Palpation der passiven Beweglichkeit des ISG).
Da die Mobilität des ISG auch bei gesunden Personen sehr unterschiedlich erscheint und im Seitenvergleich große Differenzen aufweisen kann, sind Mobilitätstests nicht aussagekräftig oder valide. Zwischen gesunden Personen und Patienten mit Problemen am ISG konnte man keinen Unterschied in der Mobilität des ISG feststellen. Hinzu kommt, dass unterschiedliche Untersucher bei der Anwendung von Mobilitätstests oft nicht zum gleichen Testergebnis kommen (keine Reliabilität).
Schmerzprovokationstest haben sich hingegen als aussagekräftig bewährt.
(Quelle: Schmerzprovokationstests am ISG. Das ISG als Schmerzquelle ermitteln. Dr. Jan Kool, Züricher Hochschule Winterthur, www.thieme.de/physioonline )
5. Segmentale Zuordnung (motorische und sensible Tests/ Reflexe)

|
Wurzel |
Kennmuskeln (Paretische Muskeln) |
Reflexausfälle |
|
L2 L1/L2 Extra-foraminal: L2/L3 |
Parese des M. iliopsoas, M. quadriceps femoris, Adduktoren (leicht) |
Patellarsehnenreflex (PSR), Kremasterreflex
|
|
L3 L2/L3 Extraforaminal: L3/L4 |
Parese des M. iliopsoas, M. quadriceps femoris, Adduktoren (leicht) |
Fehlender, abgeschwächter PSR |
|
L4 L2/L3 Extraforaminal: L3/L4 |
Parese des M. quadriceps femoris, M. tibialis anterior (Fersengang schwer) |
Abschwächung PSR |
|
L5 L4/L5 Extraforaminal: L5/S1 |
Parese der Mm. extensor hallucis longus et brevis, Mm. Extensor digitorum brevis et longus (Fersengang schwer) |
Ausfall des Tibialis-posterior-Reflexes (nur wenn Gegenseite gut auslösbar mit Aussagekraft) |
|
S1 L5/S1 |
Parese der Mm. Peronei und des M. triceps surae (Zehengang schwer, umknicken des Fußes nach außen) |
Abschwächung oder Ausfall des Achillessehnenreflexes (ASR) |