Vorwort zu den Tests am Fuß
Wir beschäftigen uns hier mit einigen spezifischen und sensitiven Tests, um eine Diagnose (oder den Befund) abzusichern. Es sei an dieser Stelle aber noch einmal daran erinnert, dass gute anatomische Kenntnisse, sowie die Schmerzgestik des Patienten, gepaart mit der Symptombeschreibung den Weg zur Diagnose am Fuß bereits bahnen können. Die weiterführenden Tests am Fuß werden im SFT- Konzept gegliedert in:
1. Orientierende Tests, Funktionstests
2. Regionale Tests
3. Stabilitätstests
4. Impingement-Tests
5. Nerventests
Auf dem Befundbogen „Fuß“ werden diese erneut erscheinen. Des Weiteren werden auf dem zweiseitigen Befundbogen die MSU-Schnittebenen, sowie die Übersicht der häufigsten Pathologien, inklusive der FDM-Diagnosen aufgeführt.
Es werden von den Tests und MSU-Schnittebenen jeweils nur diejenigen ausgewählt und durchgeführt, deren Testaussage, die vorliegende Fragestellung beantwortet.
Vorgehen einer Untersuchung:
Der Patient kommt in die Sprechstunde (oder Erstbehandlung). Der Arzt oder Heilpraktiker möchte eine treffende Diagnose erzielen, der Therapeut (Physio-, Osteopath, Masseur, Ergo- etc.) einen konkreten Befund. Aus dem Anamnesegespräch ergeben sich zunächst etwaige „Red flags“ oder „Yellow flags“ für eine Therapie oder für spezifische Tests. Nach Sondierung und Hinweisen aus der Anamnese werden dann die orientierenden Tests durchgeführt. Hieraus wiederum ergeben sich spezifische Fragestellungen. Der Untersucher entscheidet an dieser Stelle, ob er erst weiterführende, klinische Tests einsetzt, oder zunächst die MSU-Bildgebung verwendet (z.B. bei Fragestellung in der Region 4). Oft findet an dieser Stelle der Übergang von einer Hypothese zu einer Diagnose (Befund) statt. Ggfs. wird nun noch das fehlende Mittel eingesetzt (klinische Tests, MSU).
Das Ziel sollte sein, an dieser Stelle einen konkreten Behandlungsansatz gefunden zu haben. Je nach Aussagekraft der Tests und Bildgebung, kann es durchaus noch ein hypothetischer Ansatz sein, der erst durch einige therapeutische Maßnahmen bewiesen werden kann. Oft ergibt sich erfahrungsgemäß schon ein genaues diagnostisches Bild.
Ergibt sich bei diesem Procedere jedoch noch kein konkreter Behandlungsansatz, so sollte ein Facharzt eingeschaltet werden. Dieser kann seine Erfahrung auf dem speziellen Gebiet in die Waagschale werfen und bei Bedarf weiterführende Diagnostik (evtl. Bildgebung) einleiten.
Tests/ Übersicht:
(orientierende Quellen: "Klinische Tests an Knochen, Gelenken und Muskeln", Klaus und Johannes Buckup/ Thieme Verlag/ „Der geübte Griff“, Ärztekammer Hamburg) -modifiziert-
1. Orientierende Tests, Funktionstests:
1.1. Stand, Einbeinstand
1.2. Zehenspitzenstand (erst beidbeinig, dann einbeinig)
1.3. Kniebeuge
1.4. Gangbild/ ggfs. Laufbild
1.5. „Türzargen Test“
1.6. Silfverskjöld Test (spezifisch für M. Gastrocnemius)
2. regionale Tests/ Vorfuß/ Rückfuß:
2.1. Grifka-Test: Spreizfuß?
passive Dorsalextension der Zehen, Der Untersucher drückt von plantar auf Metatarsalköpchen der Zehen (entspricht Abdruckbelastung).
2.2. Strunsky-Test: Metatarsalgie?
Untersucher führt eine abrupte passive Plantarflexion der Zehen durch
2.3. Gelenkcheck: Krallenzeh?
Untersucher bewegt proximale Phalanx gegen Metatarsalknochen (Subluxation?)
2.4. Knirschtest: Hallux rigidus (Arthrose Großzeh)?
Untersucher macht passive Bewegungen und Gleitbewegungen in alle Richtungen
2.5. Gänsslen-Handgriff: Vorfußschmerzen abklären (Spreizfuß- Kapselentzündung oder Morton-Neuralgie?)
Untersucher übt Zangengriff über 1./5. Mittelfußknochen aus
2.6. Thompson-Drucktest (Wadenkneiftest/ Achillessehnenruptur?)
3. Stabilitätstests:
Außenbänder: Lig. Talofibulare anterius/posterius und Lig. fibulocalcaneare/ Innenband: Lig. Deltoideum/ Syndesmose (vorderes und hinteres Band)
3.1. Talar Tilt Test 1/OSG: Test (Lig. talofibulare anterius) und Lig. fibulocalcaneare
Testausführung in maximaler Dorsalextension (USG-Blockierung). Untersucher fixiert den Unterschenkel und übt Inversionsstress/ Varusstress am Rückfuß aus. Dabei tastet Untersucher die Aufklapparkeit.
3.2. Talar Tilt Test 2/ OSG: Test des Lig. deltoideum
Der Fuß ist in Mittelstellung. Untersucher fixiert den Unterschenkel und übt Eversionsstress/ Valgusstress aus (Aufklappbarkeit).
3.3. vordere und hintere Schublade: Test für das Lig. talofibulare anterius/ posterius
Der Fuß ist in 15° Plantarflexion. Untersucher mobilisiert den Talus gegen die Tibia nach ventral oder dorsal.
3.4. Kleiger-Test (Außenrotationsstresstest): Syndesmosis tibiofibularis
Der Patient sitzt. Untersucher fixiert den Unterschenkel und rotiert den Fuß in 0°- Stellung nach außen. Die Fibula entfernt sich von der Tibia.
Beurteilung ventrolateral (medialer Schmerz Lig. deltoideum)
Alternative: forcierte Dorsalextension- oder Klopftest unter der Ferse in Plantarflexion
4. Impingementtests OSG
Test für anterolaterales und posteriores Impingement.
(Impingement durch: Osteophyten, freie Gelenkkörper (ventral oder dorsal), dazu dorsal: disloziertes Os trigonom, hypertropher Processus posterior tali, posttraumatische Narben und Kalzifikationen)
4.1. anteriorer Impingementtest OSG
Der Patient sitzt mit herab hängendem Bein. Untersucher führt den Fuß in forcierte Dorsalextension. Dieses wird in IR/AR wiederholt.
4.2. posteriorer Impingementtest OSG
Der Patient sitzt mit herab hängendem Bein. Untersucher führt den Fuß in forcierte Plantarflexion. Dieses wird in IR/AR wiederholt.
5. Nervenschädigungstests
5.1. Nervus interdigitalis Dehnung (Morton-Neuralgie)
Der Patient liegt in Rückenlage. Untersucher bringt den Fuß in maximale Dorsalext. U führt die 4. Zehe in maximale Dorsalextension. Der Patient äußert Symptome wie „brennende Schmerzen“.
5.2. Tinel-Zeichen (Test für Tarsaltunnelsyndrom)
Untersucher betätigt Reflexhammer in Bauchlage bei 90° Knieflexion. Untersucher verursacht einen Schlag neben den Malleolus mediales auf den Nervus tibialis. Patient empfindet Schmerzen oder Missempfindungen an der Fußsohle.
Detaillierte Erläuterung der Tests aus der Übersicht
1. Orientierende Tests:
1.1. Einbeinstand
Der Einbeinstand kann verwendet werden, um die Standsicherheit und Balance zu testen, aber auch um die Belastungsübernahme des Gewichtes auf ein Bein zu überprüfen. „Fußpatienten“ mit wenig ausgeprägter Standsicherheit können sich zunächst mit einem leichten Hand- oder Fingerkontakt an der Wand, dem Türgriff, oder ihrer Stütze festhalten. Ihre Fußgewölbe werden dann betrachtet, wenn sie die Aufforderung bekommen, das Festhalten langsam zu lösen. Oft zeigt sich in diesen Momenten sehr gut, wie weit sie in ihrer Fußstatik einbrechen. Ebenso kann eine dynamische Standuntersuchung durchgeführt werden: „Fußgewölbe einbrechen lassen und aufrichten.“ Der Stand sollte spontan gewählt werden, d.h. der Patient nicht zu sehr auf eine besondere Situation fokussiert sein. Es eignet sich zum Beispiel: „Gehen sie zwei Schritte vor und wieder zurück. Bleiben sie stehen.“ Der Untersucher sollte unbedachte Momente zur Visulisierung nutzen.

1.2. Zehenspitzenstand
Der beidseitige Zehenspitzenstand gibt zahlreiche Informationen. Zunächst analysiert der Untersucher, ob der Proband beide Seiten gleichmäßig belasten kann, oder eine Seitenabweichung erfolgt (Hinweis auf Kompensation). Beim einseitigen Zehenspitzenstand ist kein Ausweichmechanismus mehr möglich und zudem eine hohe Belastung und Stabilitätsanforderung an den Fuß gegeben.
Muskelschwächen, neurologische Defizite, Bewegungseinschränkungen des oberen Sprunggelenkes, Instabilitäten, Schmerzen am Vorfuß und viele weitere Störungen könnten hierbei ein pathologisches Muster zeichnen.
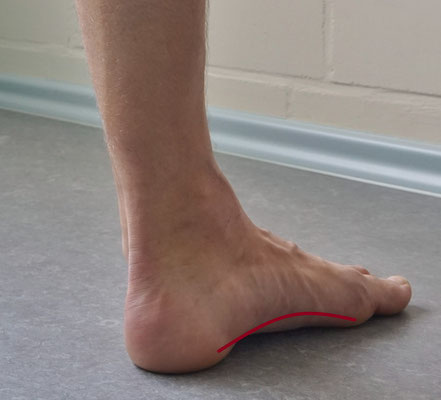
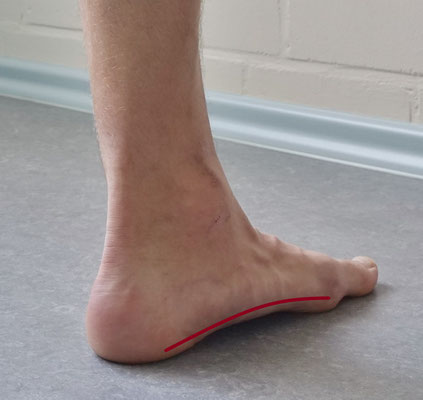
Ebenfalls kann die Funktionalität des Fußgewölbes untersucht werden. Hierbei wird im Stand ein Blick auf ein vorliegendes, abgeflachtes mediales Fußgewölbe gerichtet. Persistiert dieses in der Zehenspitzenstellung, so liegt ein kontrakter Knick-Senkfuß (pes planovalgus) oder Plattfuß (pes planus) vor.
Ist das mediale Fußgewölbe abgeflacht spricht man vom Senkfuß/ Plattfuß, bei einer Valgusstellung der Ferse vom Knickfuß (pes valgus). Oft ergänzt sich beides und der Fuß wird dann als Knick-Senkfuß (pes planovalgus) bezeichnet.
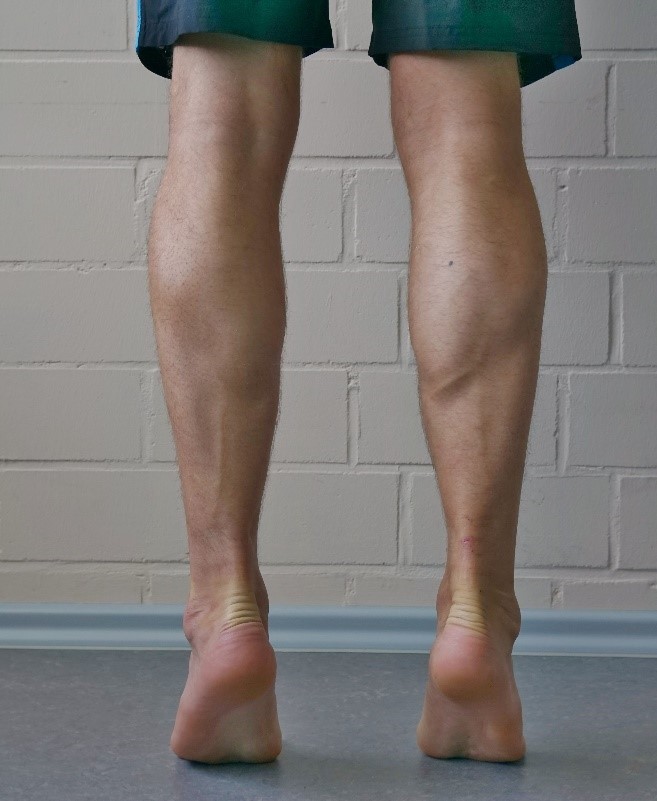
1.3. Kniebeuge
Die zweite orientierende Untersuchung ist die Kniebeuge-Bewegung. Sowohl bei Fuß-, wie auch bei Knie- und zum Teil Hüft- und Rückenpatienten, können hier pathologische Bewegungsmuster entdeckt werden. Es handelt sich bei Fragestellungen am Fuß um eine Komplexbewegung mit einer starken Druckbelastung der Gelenke. Während beim Zehenspitzenstand eine hohe Plantarflexions-Komponente gegeben ist, wird der Fuß nun in Dorsalextension belastet. Einschränkend können sich hierbei die Waden- und Fußmuskulatur zeigen, arthrotische Gelenkveränderungen, sowie bewegungshemmende Schmerzen. Die hohe Beteiligung der benachbarten Gelenke muss dabei berücksichtigt werden und verhindert eventuell auch die Durchführbarkeit in Bezug auf die Fragestellung. Der Patient kann bei der Kniebeuge den schmerzhaften Bereich oft schon eingrenzen. Akute dorsale Schmerzen mit linearer Schmerzgestik am Wadenbereich, können eventuell mit FDM zur Probe behandelt werden (diagnostische Triggerbandtechnik). Die Kniebeuge kann danach wiederholt werden.
Die Kniebeuge ist ein orientierender Test, der zu einer Schmerzangabe (Fuß, Knie, Hüfte, Rücken) führen kann.
Ebenso können erste Eindrücke von der Körperstatik unter Belastung oder etwaige Ausweichmechanismen beobachtet werden.
Im Bild ist eine geringgradige, asymmetrische Belastung sichtbar, sowie seitendifferente Fußgewölbe. Der Proband hatte die Vorgabe eine möglichst symmetrische Kniebeuge auszuführen.
1.4. Gangbild/ Laufbild
In vielen Fällen genügt eine einfache Ganganalyse. Bei Sportlern ohne laufspezifische „Red flags“ ist eine Laufanalyse (Flur, Laufband) unerlässlich.
Es empfiehlt sich das Laufen auf dem Flur (oder draußen) von hinten, vorne und der Seite zu betrachten. Es sollte mit und ohne Laufschuh (Sportschuh) differenziert werden. Alternativ, oder auch zusätzlich, kann eine Begutachtung auf dem Laufband erfolgen.
Für Probanden, die niemals zuvor auf einem Laufband waren, sollte zunächst ein fünfminütiges Gehtraining mit verschiedenen Anforderungen auf dem Band erfolgen. Das Laufen gestaltet sich zunächst unphysiologisch, da der Boden unter dem Läufer wegläuft. Nach einer kurzen Adaptionsphase hat der Proband sich daran aber meist gewöhnt. Gangunsichere Personen halten sich am Geländer fest oder führen den Handrücken von innen an das Geländer (oft ausreichend). Für eine Beurteilung des Gehens mit dem Fokus auf die Fußgewölbe, darf so manchmal auf den Armpendel verzichtet werden.
Beim Gehen und Laufen betrachtet der Untersucher wieder die Fußgewölbe. Oft ist auch ein mediales Wegdrehen der Ferse sichtbar, infolge von einer Bewegungseinschränkung im OSG oder einer Verkürzung von dorsaler Muskulatur.
Zudem können Belastungs- /Ausweichmuster jedweder Art analysiert werden.
Die Markierungsstriche im Bild zeigen die Blickdiagnostik auf die Beckenhorizontale, die Hüftrotation und die Kraftübertragung von der Quadricepssehne über die Patella und Patellarsehne zur Tuberositas Tibia (nur Blickdiagnostik, kein exakter Q-Winkel).
1.5. „Türzargen-Test“
Beim Türzargen-Test wird die Beweglichkeit des OSG, in Bezug auf die Dorsalextension unter Belastung, ohne nähere Differenzierung, getestet. Der Proband stellt dabei zunächst den asymptomatischen Fuß mit der Fußspitze in die Türzarge. Er selber steht mit seinem Gesicht zur Zarge, in der Tür.
Nun bewegt er sein Knie zur Zarge und wird dabei aufgefordert, die Ferse solange am Boden zu belassen, wie es geht.
Bei einem physiologischem Bewegungsverhalten des oberen Sprunggelenkes, gelingt dieses ohne jegliches Problem.
Die nächste Aufforderung ist nun, die Ferse langsam nach hinten Gleiten zu lassen (sie verbleibt dabei konstant am Boden). Die Zehen entfernen sich stetig von der Türzarge. Nach einigen Zentimetern (Richtwert etwa 7-12 cm) hebt die Ferse langsam vom Boden ab. Dieser Punkt wird markiert und dokumentiert.
Nun wiederholt der Proband den Test mit dem symptomatischen Bein.
Nach identischem Procedere wird auch dieser Punkt festgehalten. Die Bilder 1+2 zeigen den Normalzustand des rechten Beines und Bild 3 ein frühzeitiges Anheben der linken Ferse (orientierender Test).
Die Beweglichkeit im Liegen: „Ziehen sie die Füße hoch.“, sah dabei nahezu vergleichbar aus und erst unter diesem Belastungstest werden die starken Abweichungen offensichtlich. Der Autor ist immer wieder überrascht, wie selten diese Differenzen in einer anderweitigen Befundung auffallen. Fazit: absoluter Standard-Test! Eine genauere Differenzierung erfolgt hierbei nicht.
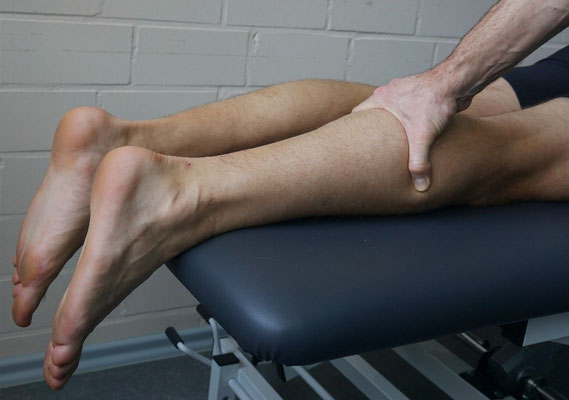
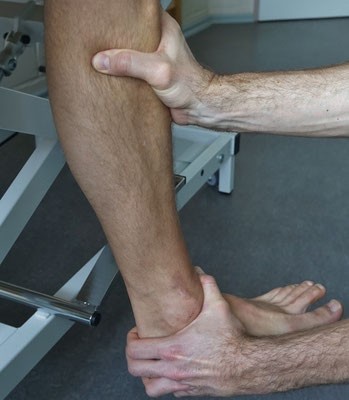
1.6. Silfverskjöld-Test
Zur Überprüfung einer Verkürzung der Achillessehne und/oder der Wadenmuskulatur dient der Silfverskjöld-Test. Es ist somit eigentlich kein orientierender Test, sondern ein spezifischer Test. Dennoch kann er frühzeitig orientierend (Muskulatur versus Gelenk) eingesetzt werden.
Praktische Durchführung: Der Patient wird in Rückenlage mit 90°-Flexion im Hüft- und Kniegelenk gelagert. Die Gegenseite ist gestreckt.
-
Zuerst Überprüfung der Dorsalflexion im OSG bei gebeugtem Knie.
-
Dann Kniestreckung (bis etwa 20-30°) und nochmalige Messung der Dorsalflexion im OSG.
Bild 1: 90° Bild 2: o.B. bei 20-30° Bild 3: muskuläre Verkürzung bei 20-30°
Ein Abweichen der Sprungelenksbeweglichkeit deutet auf eine Verkürzung der Wadenmuskulatur hin.
Der M. triceps surae besteht aus dem M. gastrocnemius (mediale et laterale), sowie dem M. soleus. Während der M. gastrocnemius an den Epicondylen des Oberschenkels entspringt, hat der M. soleus seinen Ursprung an der oberen, dorsalen Tibia und Fibula.
In Knieflexion wird der M. Gastrocnemius angenähert und kann das OSG weniger blockieren, in 20-30° kann er dieses wieder, aber der M. Soleus nicht.
Eine normale Dorsalextension des Fußes im oberen Sprunggelenk bei gebeugtem Kniegelenk und eine Spitzfußstellung bei gestrecktem Knie weisen auf eine Verkürzung des M. gastrocnemius hin.
Bei Knick-Senk Füßen ist regelmäßig eine Verkürzung festzustellen.

2. Funktionstests/ Vorfuß/ Rückfuß:
2.1. Grifka-Test
Der Grifka-Test entspricht einem Provokationstest der Caput Metatarsale 1-5. Der Fuß des Probanden ist unbelastet (Liegen, Sitzen, unbelasteter Stand) und der Untersucher drückt in Neutralstellung von plantar nachfolgend auf die Caput metatarsale 1-5. Bei Schmerzfreiheit wird der Test in starker, passiver Dorsalextension der Zehen wiederholt. Kommt es nun zu Schmerzen, so entspricht dieses der Abdruckphase beim Gehen und kann als ein positives Zeichen eines Spreizfußes gewertet werden.
2.2. Strunsky-Test (modifiziert)
Der Proband liegt auf der Therapieliege. Der Untersucher greift beide Füße von der Großzehenseite und plantarflektiert alle Zehen beider Füße gemeinsam. Bei chronischen Reizerscheinungen in den Zehengrundgelenken wird dieser Griff Schmerzen bereiten und deutet auf eine Metatarsalgie hin. Der schmerzhafte Strahl kann dann palpiert werden (entspricht einer Schnellübersicht).
Im SFT kann bei Verdacht auf Metatarsalgie auch direkt mit der einzelnen Palpation der Gelenke begonnen werden.

2.3. Gelenkcheck
Der Untersucher fixiert mit einer Hand die Metatarsalknochen. Mit der anderen Hand übt er nacheinander eine plantare und dorsale Gleitbewegung der proximalen Phalanx 2 bis 5 aus.
Bei Patienten mit Schwielen unterhalb des Fußes und Dorsalextensionsstellung der Zehen, kann festgestellt werden, ob die Gelenke flexibel oder rigide sind. Bei Rigidität entwickeln sich Krallenzehen (Digiti flexi).

2.4. Knirschtest
Der Proband kann auf der Behandlungsbank sitzen und sein Bein hängt herab, oder er liegt auf der Therapieliege mit einer Knierolle unterlagert.
Bei diesem Test wird die Beweglichkeit im Großzehengrundgelenk (D1) getestet. Der Untersucher fixiert den ersten Metatarsalknochen und greift die proximale Phalanx vom ersten Strahl. Hier löst er ein plantares und dorsales Gleiten des Gelenkes aus. Zudem kann er eine rotatorische Komponente oder eine Lateralverschiebung ausüben. Ein Knirschen, verbunden mit Steifheit deutet auf einen Hallux rigidus hin.

2.5. Gänsslen-Handgriff
Mit diesem Handgriff kann das Vorliegen einer Morton’schen Neuralgie ermittelt werden. Zudem würden Kapselreizungen bei einem Spreizfuß (pes transversoplanus) positiv reagieren.
Der Untersucher umfasst mit einer Hand den Mittelfuß (alle Metatarsalknochen) großflächig und fest. Mit der anderen Hand drückt er nun das Caput Metatarsale 1 und das Caput metatarsale 5 zusammen.
Ein vorliegendes Morton Neurom kommt unter Druck und löst einen elektrisierenden Impuls aus, eine Kapselreizung reagiert mit lokalem Schmerz.
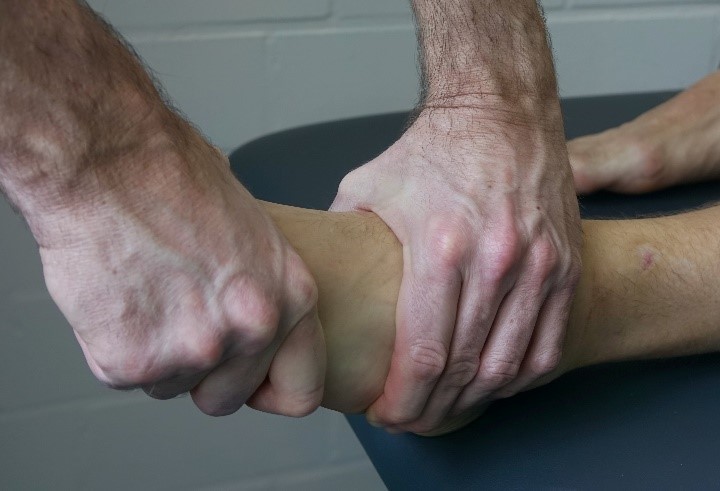
2.6. Thompson-Drucktest
Der Proband liegt in Bauchlage auf der Therapieliege mit überhängenden Füßen.
Der Untersucher drückt mit einem einhändigen Zangengriff kräftig in die Wade. Physiologisch löst er damit eine spontane Plantarflexion im Fuß aus.
Bei einer Komplettruptur der Achillessehne kommt es nicht zu diesem Mechanismus. Bei partiellen Rupturen gibt der Test keine klare Auskunft.
Anmerkung: auch in 90° Knieflexion möglich (Simond-Test).
3. Stabilitätstests:
Außenbänder: Lig. talofibulare anterius/posterius und Lig. fibulocalcaneare/
Innenband: Lig. deltoideum/ Syndesmose (vorderes und hinteres Band)
3.1. Talar Tilt Test 1/OSG: Test (Lig. talofibulare anterius) und Lig. fibulocalcaneare
Der Proband liegt in Rückenlage auf einer Therapieliege (Alternativen: Bein im Überhang oder Sitz mit hängendem Bein).
Der Untersucher fixiert mit einer Hand (OSG-nah) von medial den Unterschenkel. Die andere Hand umgreift von unten den Calcaneus des Patienten und bringt den Fuß in maximale Dorsalextension. Das Ligamentum fibulocalcaneare verläuft dann etwa in Längsrichtung der Fibula. Die Dorsalextension führt zu einer Verriegelung des USG und somit spezifischeren Beurteilung des OSG.
In dieser Position übt nun die Hand am Calcaneus einen Schub nach medial (Inversion) aus. Hiermit kann die Aufklappbarkeit des Lig. fibulocalcaneare getestet werden.
Ein Palpationsfinger befindet sich dabei auf dem entsprechenden Ligamentum.
Spürt der Untersucher eine Aufklappbarkeit, so spricht dies für eine Verletzung des Bandes (Die Seitendifferenz sollte nicht mehr als 10-15 % betragen).
Der Test kann mit 3.3. gemeinsam erfolgen und eine deutlichere Aussage liefern.
3.2. Talar Tilt Test 2/ OSG: Test des Lig. deltoideum

Die identische Ausgangsstellung wie zuvor. Der Untersucher fixiert den Unterschenkel des Probanden jetzt mit einer Hand von lateral, nah am OSG. Die andere Hand umfasst von unten den Calcaneus und hält eine Mittelstellung in Bezug auf die Dorsalextension und Plantarflexion. Der Calcaneus wird nun nach lateral verschoben (Eversion). Ein (oder mehrere Palpationsfinger) liegt/liegen über dem „Deltaband“.
Der Test ist positiv, wenn ein Aufklappen spürbar ist (Talus kippt) und/oder 10-15% Seitendifferenz vorliegen.
Griffvariante 1 Griffvariante 2
3.3. vordere und hintere Schublade: Test für das Lig. talofibulare anterius/ posterius
Lig. talofibulare anterius:
Der Patient liegt in Rückenlage auf der Therapieliege. Durch eine Knieflexion wird der M. gastrocnemius leicht angenähert und damit entspannt. Der Fuß wird aus der Nullstellung in leichte Plantarflexion eingestellt (ca. 15°-30°), dieses entspricht: „locker lassen“. Der Untersucher umfasst mit einer Hand unter den Calcaneus (siehe Vortests) und mit der anderen die Tibia zunächst von ventral, nah am OSG-Spalt. Die Hand des Untersuchers am Calcaneus schiebt den Fuß nun nach ventral (vordere Schublade).
Eine Instabilität äußert sich wieder durch großes Bewegungsspiel (Seitenvergleich). Oft kombiniert sich eine Verletzung des Bandes mit einer Kapselverletzung. Der Test kann mit 3.1. kombiniert ausgeführt werden.

Lig. talofibulare posterius:
Der Test kann auch umgekehrt ausgeführt werden. Der Untersucher fixiert die Tibia mit einer Hand von dorsal und schiebt den Fuß mit der anderen Hand von ventral nach dorsal. Die zweite Hand ist jetzt ventral, nah am OSG-Spalt (hintere Schublade).

3.4. Kleiger-Test (Außenrotationsstresstest): Syndesmosis tibiofibularis
Der Proband sitzt auf der Therapieliege mit herab hängenden Unterschenkeln. Der Untersucher fixiert von ventral (proximal) den Unterschenkel. Die andere Hand umfasst den Rückfuß (0°) und führt eine forcierte Außenrotation durch.
Durch die Außenrotation bei fixiertem Unterschenkel kommt es zu einer Distraktion zwischen Tibia und Fibula (Der Talus rotiert auswärts und entfernt so die Fibula von der Tibia). Schmerzen im Bereich der Syndesmose weisen auf eine Verletzung hin. Schmerzen medial können bei einer Verletzung des Lig. deltoideum vorliegen.
4. Impingementtests OSG
Test für anterolaterales und posteriores Impingement.
(Impingement durch: Osteophyten, freie Gelenkkörper (ventral oder dorsal), dazu dorsal: disloziertes Os trigonom, hypertropher Processus posterior tali, posttraumatische Narben und Kalzifikationen)
Der Proband sitzt auf der Therapieliege mit herab hängenden Unterschenkeln.

4.1. Anterolaterales Impingement:
Der Untersucher fixiert mit einer Hand von caudal den Calcaneus, während er mit der anderen Hand von caudal den umfassten Mittelfuß in eine starke Dorsalextension führt.
Der Test wird in verschiedenen rotatorischen Einstellungen wiederholt.
Schmerzen im ventralen OSG-Bereich lassen auf eine Einklemmung schließen

4.2. Posteriores Impingement:
Der Untersucher fixiert mit einer Hand von caudal den Calcaneus, während er mit der anderen Hand von dorsal den umfassten Mittelfuß in eine starke Plantarflexion führt.
Der Test wird in verschiedenen rotatorischen Einstellungen wiederholt.
Schmerzen im dorsalen OSG-Bereich lassen auf eine Einklemmung schließen.
5. Nervenschädigungstests
5.1. Nervus interdigitalis Dehnung (Morton-Neuralgie)
Neben dem Gänsslen-Handgriff (siehe 2.5.) ein weiterer Test zur Abklärung einer Morton-Neuralgie.
Der Proband liegt auf dem Rücken und die Füße werden in Dorsalextension gehalten, während der Untersucher passiv auch die Kleinzehen in Dorsalextension bewegt.
Dieses kann auch ausschließlich im Strahl 3-5 durchgeführt werden, da die Lokalisation eines Neuroms, meist zwischen dem dritten und vierten Caput metatarsale liegt.
Es handelt sich um rein sensible Endäste des Nervus tibialis. Die auftretende Symptomatik wird als „elektrisierend“ beschrieben.

5.2. Tinel-Zeichen (Test für Tarsaltunnelsyndrom)
Der Proband befindet sich in Bauchlage auf der Therapieliege, mit 90° Knieflexion. Der Untersucher schlägt mit einem Reflexhammer auf den Nervus tibialis hinter dem Malleolus mediale.
Bei Schmerzen oder Sensibilitätsveränderungen an der Fußsohle kann der Test positiv bewertet werden.