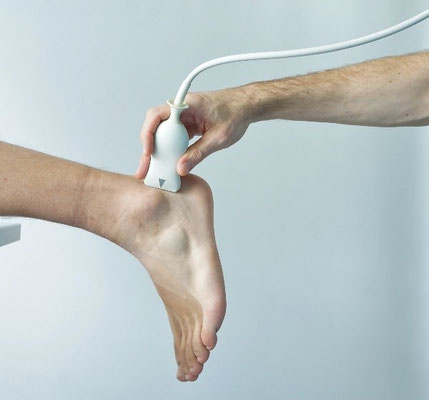
Schnittebene 1.4. „Peroneussehnen“ (F/ PES)
In dieser Schnittebene werden die beiden Muskeln, M. peroneus longus et brevis, und insbesondere deren lange sehnigen Anteile dargestellt. Sie ziehen vom Unterschenkel kommend um den Malleolus lateralis bis zur Basis MT 5 (brevis), sowie zum Cuneiforme mediale und MT1 (longus). Die Muskeln werden laut neuer Nomenklatur auch als M. fibularis longus et brevis bezeichnet. Häufige Pathologien liegen als Tendinopathien, Luxationen oder als Längsrisse der Peroneussehnen vor, oft infolge von Supinationstraumen.
Bei Instabilitäten kann bei einer Eversionsbewegung (Pronation + Dorsalextension) evtl. ein Schnappen hinter dem Malleolus lateralis auslösbar sein.

1 M. peroneus longus
2 M. peroneus brevis
3 Fibula
4 Fettgewebe
Darstellung longitudinal

1 Fibula
2 M. peroneus brevis
3 M. peroneus longus
4 Arterie
Darstellung transversal
Bewertung:
Tendinopathien, Partialrupturen, Luxationen, Totalruptur (selten)
Ausführung: Der Patient liegt in Bauchlage mit überhängendem Fuß. Die Sonde wird hinter dem Malleolus lateralis platziert (longitudinal und transversal). Bei der longitudinalen Darstellung ist der superfiziale Muskel der M. peroneus longus und der profunde, der M. peroneus brevis.
Zusammenfassung SE 1.1. bis SE 1.4.:
Die Schnittebenen 1.1. bis 1.4. sind relativ einfach zu erlernen und können im Praxisalltag der therapeutischen Berufe sehr wertvolle Hinweise für das therapeutische Vorgehen geben.
Im Kapitel „Klinische Tests/ Fuß“ wird besprochen, dass gute anaatomische Kenntnisse dieser Region sehr vorteilhaft sind, da die Schmerzregionen am Fuß, zumeist schon auf die pathologische Störung hinweisen. Die Davos- Diagnostik und -Therapie („Da wo es wehtut“) ist hier tatsächlich oft erfolgreich. Der Patient zeigt in seiner Schmerzgestik z.B. Muskelverläufe, Gelenkstörungen oder nach dem FDM Triggerbänder (siehe Kapitel "Betrachtung der Faszien im Modell").
Die im Folgenden dargestellten Schnittebenen sind etwas schwieriger zu erlernen, da hier Bandstrukturen in einer kleinen Region analysiert werden.
Die physikalische Eigenschaft des Ultraschalls mit möglichen Artefakten, erfordert regelmäßige Untersuchungen im Fußbereich. Im Second-contact werden diese Ebenen seltener benötigt, im First-contact häufiger. Verletzungen der Bandstrukturen am Sprunggelenk sind weit verbreitet und können zu Instabilitäten führen. Die Schmerzen sind oft sehr dominant, da eine hohe Rezeptorendichte in den Kapsel- Bandanteilen vorliegen.
Die Wundheilungsphasen benötigen sechs bis acht Wochen (oder länger), da die Durchblutung in diesem Gewebe weitaus geringer ist, als zum Beispiel in der Muskulatur.
Techniken aus dem FDM können die Schmerzen in der Frühphase zwar deutlich beeinflussen, die Stabilisierung des Gewebes benötigt trotzdem ausreichend Regenerationszeit.
Aus den Traumen resultierende Instabilitäten, können im MSU mit dynamischen Tests aufgedeckt werden. Hierfür empfiehlt es sich die Bändertests im Kapitel „Klinische Tests“ anzuschauen, diese durchzuführen und dabei den Schallkopf über das zu untersuchende Gelenk zu platzieren. Abstandsmessungen im Seitenvergleich geben Informationen über den Grad der Instabilität.
Bei Akuttraumen stellt sich zunächst die Frage nach knöchernen Mitbeteiligungen, sowie Verletzungen von Gefäßen oder Nerven. Gibt die Akutklinik diesbezüglich Hinweise, so benötigt man andere bildgebende Verfahren.