Einführung: "Muskuloskelettaler Ultraschall/ MSU"

Muskuloskelettaler Ultraschall (MSU)
Die Anwendung des MSU lässt sich mit dem Luftverkehr vergleichen.
Ein Flugzeug ist theoretisch in der Lage, viele Flughäfen auf der Welt anzusteuern. Ob es gelingt, hängt neben seinen Eigenschaften, von vielen Begleitfaktoren, insbesondere jedoch von der Qualität des Piloten ab.
Auch ein Sonografiegerät kann grundsätzlich unzählige Strukturen visualisieren. Der entscheidende Faktor ist dabei die Ausbildung und Erfahrung des Anwenders.
Ein gut ausgebildeter Mediziner, mit guten Kenntnissen der anatomischen Strukturen einer Region und dortiger „innerer Ultraschall- Bibliothek“, ist in der Lage auch mit durchschnittlichen Geräten, viele Fragestellungen zu lösen. Spezielle Fragestellungen können dann von der Konfiguration des Gerätes abhängig sein. Im Folgenden wird erörtert, welche Faktoren für die SFT-Analyse primäre Bedeutungen haben. Es ist nicht zu erwarten, dass der Anwender in kurzer Zeit alle Fragestellungen lösen kann. Er benötigt dafür ausreichend Zeit, klinische Kenntnisse und funktionelles Denken.
Wir werden uns deshalb vor allem auf die häufigsten Fragestellungen und großen Gelenke konzentrieren. Der Anwender muss hierfür wenige Tage geschult werden, um schon im ersten Jahr sektorale Sicherheit (in seinem Arbeitsfeld) gewonnen zu haben, sofern er regelmäßig „scannt“.
Für die bildgebende Darstellung mittels Ultraschall (Synonym: „Sonografie“) verwendet man verschiedene Sonden (engl. „probe“).
Die Bilder auf diesen Seiten wurden mit folgenden Sonden aufgenommen:

1.) SL 3323 linear 13 MHz 2.) SL 3235 linear 18 MHz 3.)WLAN 10 MHz linear (Bild konvex)
Das Anwendungsgebiet entscheidet dabei über die Form und Größe der Sonde. So benötigt man in der Abdomen-Sonografie eine convexe Sonde, um die Organe unterhalb des muskuloskelettalen Gewebes darzustellen. Die erzeugten Bilder umfassen häufig eine Eindringtiefe von 12 Zentimetern.
Für die muskuloskelettale Beurteilung benötigt man zumeist eine lineare Sonde. Die Beckenbodenmuskulatur lässt sich mittels konvexer Sonde, aber auch mittels linearer Sonde und einem Gerät, welches über einen sog. TP-View (Trapezoid View) verfügt, darstellen. Viele Aufnahmen in diesem Buch sind mit der linearen 13Mhz-Sonde von 38mm Länge aufgenommen (Bild 1 „SL 3323“). Einige Strukturen wurden mit mehreren Sonden dargestellt, auch um mögliche, qualitative Unterschiede aufzuzeigen.
Die verwendeten linearen Sonden haben folgende Konfiguration:
- 6-13 Mhz 38mm Länge, Strukturen von 2-8 cm Tiefe
- 10-18 Mhz 28mm Länge, Strukturen von 1-4 cm Tiefe
- 7,5-10 Mhz 46mm Länge, Strukturen von 4-10 cm Tiefe
Der technologische Fortschritt ermöglicht es mittlerweile Geräte herzustellen, die Mindestanforderungen erfüllen und zugleich für jede Therapiepraxis finanzierbar sind.
Im deutschen Gesundheitssystem gibt es derzeit noch keine Möglichkeit einer Abrechnung im Heilmittelwesen und der (nicht ärztliche) Anwender muss noch darüber entscheiden, wie viel ihm die gewonnene Behandlungsqualität wert ist (Stand 01/2019). Das SFT-Konzept wird einige Argumente liefern, therapeutischen Berufen sektoral-diagnostischen Zugang zu gewähren.
Welche Strukturen sollen mit muskuloskelettalem Ultraschall beurteilt werden?
Alle Strukturen, die an Bewegungsabläufen beteiligt und bildgebend durch MSU darstellbar sind. Jenseits der Kortikalisgrenze können keine Ultraschallbilder erzeugt werden. Viele Strukturen liegen extraartikulär und einige intraartikulär.
Die Kontinuum Theorie (siehe „Betrachtung der Faszien im Modell“) erläutert, dass alle Strukturen an einer Bewegung beteiligt sein müssen, da es kein Schichtendenken geben kann.
Es gibt einen sog. „Goldstandard“ (bewährteste und beste Lösung) für spezifische Fragestellungen. Hiernach erfolgt ein Abwägen in der Bildgebung für Röntgen, CT, MRT oder weitere Verfahren. Goldstandards sind wissenschaftlich bewiesen und im Allgemeinen anerkannt. Medizin schreitet aber schneller voran, als Wissenschaft Beweise erbringen kann und Erfahrungsmedizin muss somit immer zweiseitig betrachtet werden. Neue Wege entstehen, bevor sie wissenschaftlich bewiesen werden.
Jeder engagierte Mediziner hält sich Türen für neue Blickwinkel auf. Das Röntgen ist seit langem in der Frakturdarstellung das Mittel der ersten Wahl. Es ist überall vorhanden, lange erprobt, stetig verbessert und bei etlichen Fragestellungen unverzichtbar. Dennoch sollte man stets die Klinik und Erfahrung mit einbeziehen. So zeigt sich beispielsweise eine Scaphoidfraktur (Kahnbein der Hand) oft nicht im ersten Röntgenbild, sondern erst im CT oder bei einer Verlaufsaufnahme im folgenden Röntgenbild. Hier benötigt man also klinische Erfahrung, um es vorab richtig einzuschätzen. Goldstandard darf nicht verwechselt werden mit: „Ausschluss“. Dieser Fehler geschieht in enger klinischer Taktung leider immer wieder. Es ist einer der Kardinalsfehler, da das weitere Procedere (Diagnostik und Therapie) darauf aufbaut.
„Warum tut eine Rippenprellung so weh?“
Diese Frage stellte der Ausbilder auf einem orthopädischen Lehrgang der Ärztekammer Hamburg mit dem Titel: „Der geübte Griff“.
Die Antworten der Teilnehmer waren: „Atmungsabhängigkeit, Druck beim Liegen, Bewegungsabhängigkeit, Hämatombildung…“
Antwort des Arztes: „Weil jede Rippenprellung eine Fraktur ist!“
Der Dozent war sowohl Schulter-, wie auch Ultraschallexperte. Er leitet schon viele Jahre ärztliche DEGUM-Kurse (Deutsche Gesellschaft für Ultraschall in der Medizin).
Freilich war es etwas süffisant gefragt, jedoch sind mit steigendem Auflösungsgrad der Ultraschall-Technologie, viele Verletzungen des Kontinuums auch am ossärem Gewebe zu sehen. Und eben diese Verletzungen sieht, und erahnt, man im Röntgenbild vielleicht nicht. Es findet deswegen bereits ein Umdenken statt, ohne daran zu zweifeln, dass Röntgen aufgrund seiner Fähigkeit den Knochen zu durchleuchten, unverzichtbar ist.
Ein kleiner Teil der DEGUM-Kurse im Fachgebiet Orthopädie beinhaltet schon jetzt die „Frakturdiagnostik“ mittels MSU.
Es ist nicht das Ziel vom Autor, ein reines Lehrwerk zur Sonografie herzustellen. Das Bestreben ist, MSU in den Arbeitsalltag einzubinden und mit klinischen Tests, kombiniert zu bewerten. Es soll den Leser ermutigen, die Technologie zum Auffinden von Pathologien einzusetzen, Verletzungsmuster zu verstehen, um dann die Therapie evidenzbasiert steuern und begleiten zu können.
Ein Kriterium für ein gut anwendbares Verfahren, ist breitgefächertes Basiswissen, und erst später eine Spezialisierung. Der klinische Alltag benötigt oft eine Schnittmenge zwischen dem Generalisten und Spezialisten. Der Untersucher sollte überblicken, welche Fragestellungen vorliegen und erst weiterverweisen, wenn ganz spezielles Wissen erforderlich wird.
Wir beginnen nun mit einigen einführenden Beispielen, den Aufbau der inneren Bibliothek, um anschließend in das systematische Vorgehen (siehe "Grundlagen des MSU" und "Schnittebenen MSU") überzuleiten. Die, im Folgenden aufgezeigten Lehrbilder, werden dort wiederholt und dabei ausführlich besprochen. Es ist erforderlich MSU-Bilder immer und immer wieder zu betrachten.
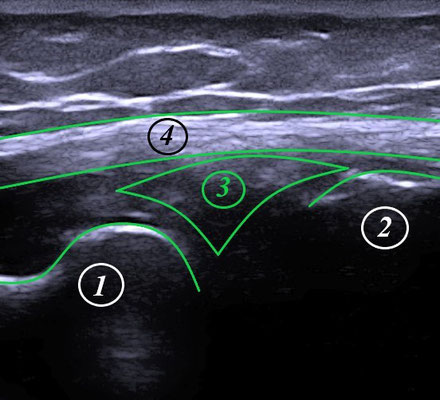
1 Patellarsehne Darstellung transversal
2 Hoffa´scher Fettkörper
3 Trochlea femoris
longitudinal, infrapatellar transversal, infrapatellar
1Patellarsehne longitudinal, infrapatellar
3 Hoffa´scher Fettkörper
2 Patellarspitze
4 Tibia
5 Bursa infrapatellaris profunda (asymptomatisch)
Die Bilder (oben) zeigen die physiologische, infrapatellare MSU-Anatomie.

Das Bild zeigt eine ausgeprägte Bursitis infrapatellaris superficialis, sowie einen kleinen Anteil, der ebenfalls flüssigkeitsgefüllten Bursa infrapatellaris profunda. Die Einstellung erfolgte dynamisch und die superfiziale Bursa entwickelt bei 20° Flexion die meiste Raumforderung. Bei dem Patienten handelte es sich um einen 53 jährigen Tischler nach einer IM-Teilresektion, Hoffateilresektion und subchondraler rekonstruktiven Arthroplastik. Der Handwerker hatte noch einen leichten synovialen Gelenkserguss und zeitweise ein „Schnappen“ im Bereich der cranialen Patella.
(Darstellung longitudinal mit 13 MHz und 25mm Tiefe)
Längsschnitt (linkes Bild) und Querschnitt (rechtes Bild) des Ligamentum patellare am Übergang zur Tibia. (13 Mhz, 30 mm Tiefe). Dargestellt ist die Bursa infrapatellaris profunda unter der Patellarsehne. Der Patient war ein Arbeitskollege. Er hatte eine HWS Behandlung im Sitzen durchgeführt, wobei er seinen rechten Unterschenkel unter den Hocker stellte. Als er aus der Kabine kam, klagte er über „giving way“-Zeichen am rechten Knie.
Diese Aufnahme erfolgte zwei Tage nach Auftreten und war verglichen mit der (nicht gespeicherten) Erstaufnahme bereits deutlich rückläufig.

Mein erster Ultraschallbefund vor einigen Jahren. Es handelte sich um eine 57 jährige Dame, die linksseitig mit einer Knie-TEP versorgt wurde. Sie erzählte während der Aufnahme von ihrer acht Jahre zurückliegenden Knie-TEP rechts. Die Schmerzen dort, seien nach der Prothesenversorgung unverändert geblieben. Sie konnte den Schmerz genau lokalisieren (Fingerzeig- Diagnostik). Superfiziale hypoechogene Struktur im Weichteilgewebe. (V.a.Bursitis infrapatellaris superficialis) (13Mhz, 25mm, longitudinal)
Der MSU benötigt nach dem Erlernen der Grundtechniken etwas Fingerspitzengefühl, welches bei der Aufnahme obigen Bildes noch nicht sehr ausgeprägt war.
Merke: zur Beurteilung oberflächiger Strukturen wird der Fokus auf diesen Bereich eingestellt (siehe Geräteeinstellung, Grundlagen MSU). Es darf kein Druck auf die Sonde gegeben werden, wenn Gewebe der oberflächigen 10-20mm beurteilt werden soll, manchmal auch noch tiefer. Zur Visualisierung („Füllen“) der Bursa kann man den Druck der Sonde etwas variieren und das Kniegelenk in unterschiedlicher Flexion und Extension einstellen. Man sieht dann, in welcher Gelenkstellung, die Raumforderung der Bursa voraussichtlich am meisten Probleme machen wird.
Der Raum muss immer dreidimensional untersucht werden, wobei in erster Linie die Strukturen beurteilt werden, die von der Sonde rechtwinklig (orthograd) getroffen werden.
Beispiel Patellarsehne:
Lineare Darstellung (longitudinal): Die Sonde orientiert sich am Verlauf der untersuchten Struktur (Sehnenfasern), nach cranio-caudal. Es erfolgt dann eine Gleitbewegung nach medial und lateral, um alle Fasern zu durchleuchten.
Die dritte Ebene kann ein laterales, oder cranio-caudales Kippen der Sonde sein, um die Struktur horizontal im Bild einzustellen.
Transversale Darstellung: Die Sonde ist medio-lateral ausgerichtet. Es wird dann eine Gleitbewegung nach cranio-caudal ausgeführt und eventuell wieder etwas gekippt.
Alle Ebenen sollten zunächst nacheinander korrigiert werden.
Für das Erlernen der Schallkopfführung empfiehlt die DEGUM:
1. Translation (bis das Ziel sichtbar ist)
2. Rotation (bis das Ziel ganz abgebildet ist)
3. Kippung (bis das Ziel orthograd dargestellt ist)
Der orthopädische Ultraschall-Anwender wird häufig extraartikuläre Strukturen finden, die funktionelle Schmerzen verursachen und manchmal auch alleinstehend für einen vorhandenen Gewebeschmerz verantwortlich sind. Diese werden bei einer schmerzresultierenden OP, intraoperativ nicht gesehen. Der Patient steckt oft in einem Dilemma. Manchmal aber, führt die postoperative Ruhigstellung zur parallelen Ausheilung des Gewebeschmerzes und der Erfolg wird in der OP vermutet. (Die äußere Gewebereaktion kann evtl. auch Resultat der inneren Verletzung sein)
Häufiger als die beschriebene Bursa infrapatellaris superficialis, sind am Knie die profunden Bursen betroffen. Es ist generell festzuhalten, dass Bursen oft Schmerzen bereiten, da sie eine hohe nozizeptive Versorgung aufweisen. Sie können aber trotz bildgebenden Befundes auch asymptomatisch sein, wenn es bei den Bewegungen nicht zu einer Gewebskompression kommt. Bursitiden sind eine Reaktion, schnell steigender Belastung im Kontinuum, leisten lokalen Gewebsschutz und sind auch als Teil einer gewünschten Schmerzmeldung aus dem Gewebe zu verstehen (siehe „Schmerz/ Befund"). Somit kommt es nicht zum Überschreiten der Gewebetoleranzgrenze. David Butler und Lorimer Moseley beschreiben es in „Schmerz Verstehen“ (siehe "Schmerz/Befund“) als Entzündungssuppe.
Wir möchten nun anfangen, den klinischen Untersuchungspart MSU zu erklären, um daraus SFT verständlich zu machen.
Zunächst werden einige Standard-Schnittebenen aufgezeigt. Da es für weisungsgebundene Berufsgruppen keine Gebührenposition für MSU gibt, stellt der Einsatz diese Verfahrens eine freiwillige diagnostische Leistung dar (Befund), die keiner Protokollführung gemäß DEGUM-Richtlinien bedarf. Trotzdem macht es aber Sinn, auf Erfahrungswerte eines bewährten Diagnose-Tools zurückzugreifen.
Standard und Auswertung weichen dabei von der DEGUM ab, weil die inhaltliche Reihenfolge des MSU, sich auch an internationalen Kursen von „SonoSkills“ orientiert.
SFT verwendet eine eigene Nomenklatur der sogenannten Schnittebenen (Darstellebenen der Strukturen im Ultraschall).
Liegt ein traumatisches Ereignis mit der Fragestellung einer sofortigen OP-Indikation (Frakturen, Neurovaskuläre Verletzungen etc.) vor, so erfolgt in der Regel eine sofortige klinische Abklärung.
Eine weisungsgebundene Berufsgruppe wird diesen Patienten in der Praxis nicht, oder nur äußerst selten begegnen.
Somit kommen in eine weiterführende Behandlung, zahlreiche Patienten mit Verletzungen, welche zeitnah und klinisch ausführlich, voruntersucht wurden (Gruppe 1).
Ein weiterer Anteil (geringeres Trauma, subakute Symptomatik, idiopathische Schmerzen, Chronizität) kommt ggfs. mit wenig oder bereits länger zurückliegender klinischer Diagnostik in eine verordnete Therapie (Gruppe 2).
Der weiterbehandelnde Therapeut kann bei „Gruppe-1-Patienten“ auf bekannte Diagnostik zurückgreifen, sofern Klinik, Symptomatik und Diagnose stimmig zu seinem ermittelten, aktuellen Befund sind.
Der Untersucher kann ggfs., durch befunderhebende Mittel aus seinem Fachbereich, näher spezifizieren.
Die Erfahrung zeigt, dass es auch für „Gruppe-1-Patienten“ sinnvoll ist, einen ausreichenden Zeitraum für den Erstbefund einzuplanen. Ein adäquater Therapieplan kann nur erstellt werden, wenn die Problematik spezifiziert wurde.
Bei „Gruppe-2-Patienten“ können unterschiedliche Gründe für eine unvollständige Diagnostik vorliegen, wie Zeitmangel, Qualität der Untersuchung, Arzt vertraut dem Therapeuten etc..
Der Einsatz von adäquater Zeit in der Erstaufnahme spart überflüssige Zeit und Kosten in der weiteren Therapiefolge und sichert das Therapieergebnis.
So kann die mögliche Taktung einer „6er-Verodnung“ beispielsweise so aussehen: (1x30 Minuten /4x20 Minuten/1x30 Minuten) oder (1x30 Minuten/5x20 Minuten).
Im Schnitt hat ein Therapeut also 120 Minuten Zeit, eine offene klinische Fragestellung zu klären und im Idealfall zu beheben.
Merke:
SFT empfiehlt für beide Gruppen standardisiertes Vorgehen. Jeder Patient wird mit der Qualität eines „First contact“ untersucht.
Einführendes Beispiel MSU Kniegelenk
Knie ventral: cranial, longitudinal
Der MSU-Blick im SFT, richtet sich zunächst auf das Gelenk. Zu Beginn wird die Fragestellung geklärt:
Gibt es einen Gelenkerguss? (Hämarthros?/Blut, Hydarthros?/Anstieg der Menge von Synovia, Empyem?/Eiter).
Der MSU kann die Zusammensetzung eines Gelenkergusses nicht klären. Hierfür ist eine Punktion notwendig. Der Entstehungsmechanismus, die Oberflächentemperatur und weitere Parameter können jedoch dazu beitragen, die Dringlichkeit der invasiven Abklärung einzuschätzen.
Die erste Schnittebene wird ventral cranial in schmerzfreier Extensionsstellung des Kniegelenkes gewählt (Kniegelenk ggfs. unterlagern).
Der Schallkopf ist zunächst longitudinal, cranio-caudal ausgerichtet und wird dabei druckfrei, rechtwinkelig auf dem Oberschenkel platziert (siehe „2.1. K/RSP“). Der Recessus suprapatellaris hat eine Verbindung zum Gelenkinnenraum. Während einer Aktivität vom M. quadriceps femoris (Innervationsaufforderung: „Spannen Sie den Oberschenkelmuskel an.“), strömt Flüssigkeit aus dem Gelenk in den Recessus. Dieses ist als Hypoechogenität zu sehen (Pathologie). Beim gesunden Gelenk ist dieses nicht der Fall.
Es erfolgt immer ein Seitenvergleich, bis der Untersucher ausreichend Erfahrung hat. Und selbst dann kann dieser noch sehr wertvoll sein.
Tipp: Den linearen Schallkopf ohne seitliche Kippung leicht nach lateral verschieben. Dort ist das Einströmen in der Regel besser zu sehen. Das Gewebe mit der Hand ggfs. zur Sonde bewegen. Bei unklarer Erscheinung wird es mehrfach wiederholt, da diese Aussage sehr wichtig ist.
1 Femur
2 Präfemorales Fettgewebe
3 Recessus suprapatellaris
4 Suprapatellares Fettgewebe
5 Musculus subcrureus
6 Quadrizepssehne
7 Patella
Der Musculus subcrureus (Synonym: M. articularis genus) spannt den Recessus suprapatellaris während der Extension und verhindert somit ein Einklemmen der Kapsel zwischen Femur und Patella („Impingement“).
SFT empfiehlt den vorderen Knie-Komplex (suprapatellar, präpatellar und infrapatellar) als funktionelles, extraartikuläres Weichteilgewebe (FEW) zu bezeichnen, damit es mit fester Nomenklatur, neben dem Kniegelenk (Femurotibial und Patellofemoral) in jede Diagnostik mit einbezogen wird und nicht in Vergessenheit gerät. Denn das tut es erfahrungsgemäß sehr gerne.
Im Normalfall sieht man den Recessus suprapatellaris bei Extension nicht, oder nur geringgradig. Bei pathologischem Anstieg von intraartikulärer Flüssigkeit, stellt sich der Recessus (3) hypoechogen dar (rechts).
Knie ventral: präpatellar, longitudinal
1 Quadrizepssehne
2 Patella
rechts:
Bursitis präpatellaris bei einem 57-jährigem Lackierer. Er hatte eine rechtsseitige valgisierende Umstellungsosteotomie und postoperativ persistierende ventrale Knieschmerzen.
(14 MHz, 25mm, longitudinal)
Nachfolgend: Knie ventral infrapatellar longitudinal und transversal
Distal der Patella finden sich bildgebend häufig Pathologien des funktionellen, extraartikulären Weichteilgewebes (FEW). Der Körper setzt diese Schutzmechanismen, wie bereits erwähnt ein, um seine Funktionsabläufe anteilig aufrechtzuerhalten und die Gewebetoleranzgrenze nicht zu überschreiten.
In der Bildgebung finden sich oft Tendopathien, Insertionstendopathien (Continuumdistorsionen), Tendinitiden, Bursitiden, Kalzifikationen, Peritendinitiden oder Traktionsapophysitiden ( Morbus Sinding-Larsen-Johansson, Morbus Osgood Schlatter). Ebenso sind Partialrupturen der Patellasehne gut darstellbar.
Bei Hypertrophien des ventralen Fettgewebes (Hoffa-Kastert-Syndrom), handelt es sich jedoch um einen intrakapsulären Adaptionsmechanismus.
Die Darstellung und Differenzierung dieser pathologischen Funktionsveränderungen ist prädestiniert für den MSU. Die strahlenfreie Untersuchung kann statisch und dynamisch funktionelle Probleme erörtern und als risikofreie Verlaufskontrolle wiederholt eingesetzt werden. Es ist eine detaillierte Aufnahme der Region möglich.
Diese extraartikuläre Pathologien sind im SFT-Konzept von intraartikulären Beschwerden zu differenzieren und werden dem FEW zugeordnet.
Das FEW coagiert selbstverständlich mit dem Femoropatellargelenk (FPG) und dem Femorotibialgelenk (FTG). Das proximale Art. tibiofibularis ist anatomisch abgegrenzt, jedoch meist kapsulär mit dem „Kniegelenk“ verbunden.
Der MSU erlaubt dem Untersucher ebenfalls eine erste Einschätzung der Gelenkgeometrie des FPG (siehe „2.2 K/FPG“). Für die Funktionalität spielen immer die angeborenen und erworbenen knöchernen Rahmenstrukturen, sowie die aktiven Stabilisatoren (Muskel-Sehnen-Komplex, Fasziales Gerüst), die Hauptrolle.

Der Schallkopf wird zunächst linear auf die Patellasehne gesetzt. Der Kniegelenkswinkel (Extension/ Flexion) kann unterschiedlich eingestellt werden. Ein standardisierter Vergleich empfiehlt sich im 90°-Winkel.
(siehe "2.4. K/PS")
Merke: Für den Rechts-Links- Vergleich immer exakt den selben Winkel einstellen.
Die Sehne lässt sich in leichtem „Stretch“ am besten beurteilen. Funktionell werden immer dynamische Vergleiche ausgeführt

1 Tuberositas Tibia
2 Bursa infrapatellaris profunda
3 Patellarsehne
4 Hoffa´sches Fettgewebe
5 Bursa infrapatellaris profunda
Logo

Training für das Untersucherauge:
„Links/ Rechts getauscht“: Die Sonde richtet sich mit dem Logo immer nach proximal aus, so dass im MSU-Bild proximal immer links dargestellt wird, egal wie die Lage des Patienten ist (siehe „Grundlagen MSU“). 90°-Winkel
Diese Bilder zeigen die Patellarsehne im cranialen Insertionsbereich an der Tibia.
Bild 1 longitudinal mit 18 Mhz, 15 mm Tiefe, Bild 2 transversal mit 18 Mhz, 20 mm Tiefe. Es lassen sich große, ossäre Veränderungen erkennen, die bildgebend einen Schallschatten hervorrufen. (siehe "Grundlagen MSU“)
Merke: Beginnende Kalzifizierungen könnten noch "weicherer Konsistenz" sein und erzeugen aufgrund der physikalischen Gesetze dann keinen Schallschatten. Es ergäben sich dann ggfs. abweichende Therapieansätze. Dieser 75- jährige Mann mit diversen orthopädisch- neurologischen Beschwerden wies im Gangbild eine fehlende Kniestreckung auf, klagte zeitweise über ventrale Schmerzen und „Giving way“-Zeichen.
Diese Bilder zeigen den Insertionsbereich der Patellasehne an der Tuberositas Tibia eines 10-jährigen Mädchens, welches einseitige, ventrale Knieschmerzen beim Schulsport und Handball hatte.
(Longitudinal und transversal mit 13 Mhz und 20mm Tiefe)
Es handelt sich um eine Traktionsapophysitis im Sinne eines Morbus Osgood Schlatter. Beide Knie zeigten vergleichbare Bilder, nur ein Knie war symptomatisch.
Die Störung lokalisiert sich im Bereich der Wachstumsfuge.

Bei diesem Bild handelt es sich um eine sog. Prätibiale Zyste.
Der Patient war ein 57 jähriger Mann, der eine arthroskopische Knie-Operation hinter sich hatte und danach von persistierenden ventralen, infrapatellaren Knieschmerzen berichtete.
Longitudinal, cranialer Prätibialbereich (Schmerzangabe) 13 Mhz , 25mm
Therapie: operative Extirpation
Der distale Ansatz der Patellarsehne einer 29-jährigen Frisörin mit mehrfach voroperiertem Kniegelenk (FPG).
Die letzte Operation war zwei Jahre her und es persistierten weiterhin ventrale Schmerzen.
(Tuberositas Tibia Medialisierung nach "Elmslie" links) -Longitudinal 13 Mhz, 30mm-
Im Bild sichtbar ist ein anatomisch veränderter Ansatz der Sehne mit einem Artefakt (Schallkopf trifft nicht im 90°-Winkel),
wodurch ein hypoechogenes Areal entsteht.
Die Patellarsehne wurde im Seitenvergleich dargestellt und über den gesamten Sehnenverlauf verfolgt. Dabei war ein deutlicher Unterschied des gesamten Sehnenverlaufes zu erkennen (rechts: Musterbild)
-
Abweichung der Form: die physiologische Linearität der mittleren Patellarsehne war postoperativ konkav („eingefallen“). Der Ansatzbereich konvex („aufgetrieben“)
-
Abweichung der Länge des Ansatzes
- Abweichung des Ansatzwinkels
Operationen, die eine starke Veränderung im FEW herbeiführen, können ungünstige postoperative Verläufen haben, da eine Veränderung jedes einzelnen Parameters exakt überdacht werden muss. Die neu geschaffene Biomechanik sollte die geforderten Bewegungsabläufe zulassen.
13 Mhz, 25 mm, Bild 1 longitudinal und Bild 2 transversal
Patellarsehnenansatz eines 60-jährigen Marathonläufers (aus „Betrachtung der Faszien im Modell“). Es handelt sich nur um einen visuellen Nebenbefund, der asymptomatisch war.
Weiche Kalzifizierungen im mittleren Abschnitt der Patellarsehne: Es ist kein Kalkschatten vorhanden.
Der Patient kam mit innenseitigen Knieschmerzen. Diese traten nur im Zusammenhang mit längerer Laufbelastung auf.
In der Schnittebene 2.1. K/RSP war ein Gelenkerguss darstellbar.
Laufunabhängig war das Knie weitestgehend beschwerdefrei, mediale Meniskustests (siehe "klinische Tests“) schwach positiv.
Insgesamt wurde der intraartikuläre Zustand als „Gelenkkater“ bewertet (siehe Betrachtung der Faszien im Modell ).
Nachfolgend Knie ventral: cranial, transversal und caudal, transversal
Die transversale Applikation der Sonde erfolgt zum kurzen Überblick der Gelenkgeometrie (FPG) und des Knorpelüberzuges der Trochlea femoris.
1 Patellarsehne
2 Hoffa´scher
Fettkörper
3 Knorpel
4 Trochlea femoris
Darstellung transversal
infrapatellar
Eine gesunder, kräftiger Knorpelüberzug ist als dunkle, hypoechogene Rinne zu erkennen.
In Knieflexion (verschiedene Winkel möglich) von cranial und in Extension von caudal der Patella, lässt sich der hyaline Knorpel gut darstellen. Es ist nur als Richtungsweis zu werten, da das MRT für die Beurteilung des intraartikulären, chondralen Status der Goldstandard ist.
Auch für die Gelenkgeometrie bedeutet es nur einen Kurzüberblick, jedoch lässt es sich im Rahmen einer MSU- Untersuchung leicht in wenigen Sekunden einbeziehen. Die Trochlea ist unterschiedlich weit, konvex/konkav, flach/tief.
13 Mhz, 30mm transversal, linkes Knie, Bilder zur Panorama-Übersicht (Anatomie ist „breiter“ als die verwendete Sonde) nebeneinander gelegt. Kniegelenk in ca. 90° Flexion aufgestellt, Blick von cranial auf die (hier sehr flache) Trochlea femoris. Patientin mit Patelladysplasie und retropatellarer Chondromalazie. Die 52-jährige Bürokauffrau ist mehrfach an beiden Knien operiert worden und hatte einen intraoperativen Trochlea-femoralen Knorpelbefund von: Chrondromalazie Grad 3-4. Im MSU lässt sich erkennen, dass sich die Knorpelrinne schmal, verwaschen und deutlich abgeflacht darstellt. Patella- und Trochlea-Formen werden bei den Patholgien (siehe "Knie Region 1")beschrieben.
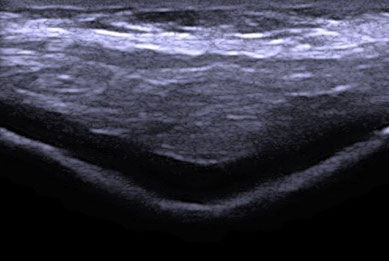
Vergleichsaufnahme eines gesunden linken Kniegelenkes. 13Mhz, 30mm
47 jähriger Mann
Breite, klare und konkave Knorpelrinne. Aufnahme von cranial, 90° Flexion
Nachfolgend Knie medial: longitudinal

1 Femur
2 Tibia
3 Med. Meniskus
4 Lig. Meniscofemorale
5 Lig. Collaterale femorale superficiale
6 Lig. Meniscotibiale
Der mediale Kniegelenksbereich kann grundsätzlich in Rückenlage, ipsilateraler Seitenlage oder Bauchlage untersucht werden. Ebenso können verschiedene Flexionsgrade eingestellt, oder dynamische Darstellung angewandt werden.
Stresstests für die medialen, ligamentären Anteile liefern einen wertvolle Aussage über die Kniestabilität. Sogar Schwerkrafteinflüsse (Stand) können berücksichtigt werden.
Diese hohe Variabilität an Untersuchungsmöglichkeiten sollte zunächst aber auf wenige standardisierte Einstellungen begrenzt werden, um die innere Bibliothek nicht zu überfordern.
Im SFT Testverfahren (siehe „Klinische Tests Knie“) kann die mediale Stabilität in verschiedenen Winkelgraden untersucht werden, aber standardisiert zumindest in 20° Flexion.
Das mediale collaterale Ligament ist von außen nicht abgrenzbar palpabel, es ist Teil des kollektiven Fasziennetzes. Im MSU lassen sich Verletzungen dieser Struktur erkennen und zudem ist beurteilbar, ob ossäre Ausrisse vorliegen.
Der Meniskus ist in verschiedenen Winkelstellungen und Gelenkspaltarealen immer nur begrenzt einsichtig. Dennoch lassen sich treffende Prognosen anhand der Klinik, Palpation und MSU-Bildgebung ableiten, insbesondere ob eine weiterführende MRT- Untersuchung tatsächlich erforderlich wird. Meniskusganglien können dargestellt und Bakercysten in Bauchlage visualisiert werden.
Arthrotische Degenerationen am medialen Gelenkspalt sind gut erkennbar, anhand von Abstandsmessungen oder osteophytärer Anbauten.
Generell beachten: Achtung Fehlerquelle!!!
Nicht standardisierte Aufnahmen sollten bei der Aufnahme sofort dokumentiert werden. Wo ist das Femur? Wo die Tibia? Welche Winkelstellung? Sonde richtig ausgerichtet?
Das Herstellerlogo (hier zumeist entfernt) gibt die craniale oder mediale Richtung an (in Abhängigkeit von linearer / transversaler Sondenausrichtung).
Bild 1 intaktes LCM, Bild 2 und 3 zeigen partielle LCM-Rupturen
Nachfolgend Knie lateral: longitudinal

1 Femur
2 Tibia
3 Lateraler Meniskus
4 Ligamentum collaterale laterale (LCL)
Während das MCL von außen nicht isoliert palpabel ist, lässt sich das LCL im Tastbefund sehr gut abgrenzen.
Das Außenband ist straff wie ein Drahtseil und eine Ruptur führt zu einer Instabilität des Tibiofemoralgelenkes.
Dieses lässt sich im MSU in Form eines dynamischen Provokationstestes aufzeigen (Varusstresstest).
Ein pathologisches Aufklaffen des Gelenkspaltes kann somit beurteilt werden. Der Seitenvergleich hilft, die normotone Gewebsspannung des Patienten einzuschätzen. (Einteilung Bandverletzung nach Muhr und Wagner, siehe "Pathologien Knie/Region 4")
longitudinal 13 Mhz, 25mm
Das linke Bild zeigt einen Gelenkspalt ohne Provokationsstress, das rechte Bild mit Provokationsstress (20° Knieflexion, Varusstress).
Der 51-jährige LKW-Fahrer berichtete davon, vor drei Monaten, beim Schuhanziehen, ein „Knacken“ im Knie verspürt zu haben.
Das damalige MRT-Bild wurde kontrovers diskutiert und schließlich wertete man den posttraumatischen Befund als „Kniegelenksempyem“. Der Patient wurde mit Synovektomie, Debridement und Spülung behandelt. Es erfolgten in Abständen von ca. einer Woche „Second-look-Spülung“ und „Third-look-Spülung“.
Der Patient klagte weiterhin über Belastungsschmerzen (Treppe) und Instabilität.
Bei der kleinen, kreisförmigen hypoechogenen Struktur handelt es sich um ein Gefäß, vermutlich die Art. descendens genus

Sofern das MSU über eine Doppler-Funktion verfügt, lässt sich differenzieren, ob eine Pathologie vorliegt (z.B. Ganglion) oder eine Gefäßversorgung dargestellt wurde.
Merke: Auch bei vielen kleinen Arterien kann man das Pulsieren beobachten.
So wäre in diesem Fall keine Farbdarstellung notwendig gewesen

In diesem Bild ist eine Neovaskularisation an der
Patellasehne dargestellt. Nach der akuten Phase einer Entzündung von Sehnengewebe (Flüssigkeitseinlagerung, Proteoglycane) kann sich der Zustand chronifizieren, was mit der Bildung neuer ("Neo") -Gefäße einhergeht (paralleles Einwandern von freien Nervenendigungen). Mittels Doppler-Sonografie ist die pathologische Gefäßbildung nachweisbar.
In den unteren Bildern der Seitenvergleich eines anderen Patienten mit jahrelanger Symptomatik. Die Sehnendicke erreicht hier etwa das 2,5 fache.
Die einführenden Beispiele sollen die Vielfalt an Informationen des muskuloskelettalen Ultraschalls aufzeigen.
Alle Informationen sind sofort verfügbar und können in die klinischen Untersuchungen integriert werden.
Die folgenden Kapitel werden nun Schritt für Schritt zu einem grundlegenden Verständnis der Arbeit und Verwendung dieser Technologie führen.